La Psoriasis es una enfermedad crónica, inflamatoria, no contagiosa que se manifiesta en forma de placas de piel enrojecida, cubiertas de escamas blanquecinas y actualmente afecta entre el 2 y 3 % de la población.
En esta oportunidad, la Dra. Silvana Conti, Jefa del Servicio de Reumatología de Grupo Gamma, detalla que es la Artritis Psoriásica y responde preguntas claves sobre la enfermedad.
Se estima que el 5 al 30 % de las personas con Psoriasis también desarrollan inflamación y dolor en las articulaciones, lo que se denomina Artritis Psoriásica (Aps). Esta afección tiene que ser tratada por reumatólogos.
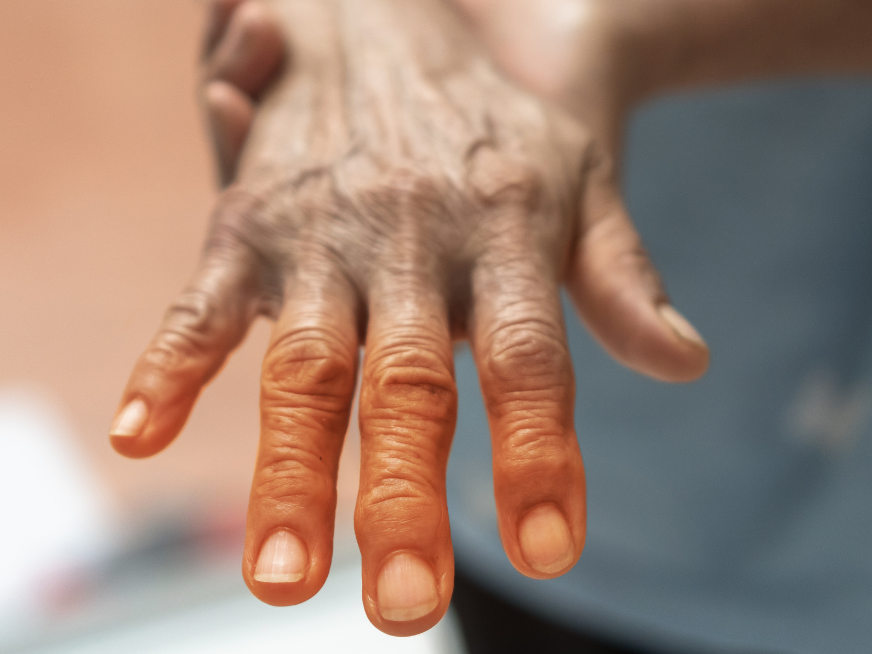
La Psoriasis se manifiesta en diferentes partes del cuerpo. Sin embargo, aquellas lesiones localizadas en las uñas y/o cuero cabelludo son indicadores de la posibilidad de desarrollar Artritis Psoriásica.
Tanto la Psoriasis como la Artritis Psoriásica producen inflamación, pero en zonas diferentes del cuerpo. En el caso de la Psoriasis, es la piel (y otros órganos) la que se inflama.
Pero cuando hablamos de Artritis Psoriásica, son particularmente las articulaciones (manos, columna vertebral u otras) las que se encuentran afectadas y los síntomas se presentan durante los “brotes” o períodos de actividad de la enfermedad.
¿Cuál es la causa?
Hay que decir, que la causa de la APs, se desconoce. Están involucrados factores genéticos, se sabe que un 40 % de los pacientes tiene familiares cercanos afectados, inmunológicos, infecciosos y ambientales, en especial el tabaco y la obesidad.
Cabe destacar que el inicio de la artritis psoriásica suele ocurrir entre los 30 y 50 años, aunque puede afectar a niños.
¿Qué síntomas tiene?
En el 80 % de los casos aparece primero la Psoriasis, que se manifiesta por placas de piel enrojecida cubiertas de escamas blancas, que causan picazón, en codos, rodillas, cuero cabelludo y otras zonas. También se presenta en las uñas cambiando de color y de grosor.
La Artritis Psoriásica, inicia de forma insidiosa con dolor, calor y enrojecimiento de las articulaciones, con rigidez especialmente matutina (la zona afectada se siente dura y no puede moverse).
Asimismo, la dactilitis (“Dedos en salchicha”) también es un rasgo característico y singular de la Aps; se caracteriza por la inflamación de un dedo de la mano o del pie y nos debe llevar a pensar en esta enfermedad.
Como lo es la aparición de entesitis. Se trata de una lesión inflamatoria destructiva de la unión de los ligamentos con el hueso, puede ser la primera manifestación y en algunos casos puede preceder en años al resto de las manifestaciones. Además, el tendón de Aquiles suele afectarse frecuentemente.
La presencia de espondilitis (compromiso axial o de la columna vertebral) se encuentra entre el 4 y 50 % de los pacientes, el síntoma dominante es el dolor nocturno o en reposo en la región lumbar, que despierta al paciente en la noche y se acompaña de dolor al levantarse y dar los primeros pasos.
Sólo un 15 % de los pacientes con artritis presentan lesiones articulares antes que en la piel.
La afectación ungueal (de las uñas) es un marcador de compromiso articular, siendo las articulaciones de las interfalángicas distales, el rasgo más distintivo.
Otras manifestaciones extraarticulares, para tener en cuenta.
El cansancio, la fatiga e incluso puede aparecer fiebre si la inflamación es severa y aguda. Puede existir compromiso ocular, ya que se manifiesta como uveítis y causa dolor en los ojos, enrojecimiento y visión borrosa. Esto requiere evaluación por su oftalmólogo en forma inmediata.
Incluso, la APs puede generar mayor riesgo de hipertensión, diabetes, síndrome metabólico y enfermedad cardiovascular.
¿Cómo realizamos el Diagnóstico?
La experiencia clínica es fundamental, especialmente en los casos en que la artritis precede a la psoriasis.
El trabajo conjunto del reumatólogo y el dermatólogo, posibilita la realización de un diagnóstico precoz de artritis psoriásica y tener un mayor control de las enfermedades asociadas a la psoriasis.
¿Existe tratamiento?
Si, si bien no existe cura, el objetivo es la remisión o la mínima actividad de la enfermedad controlando la inflamación. Para ello, disponemos de fármacos antiinflamatorios y los llamados fármacos modificadores de la enfermedad.
Como decíamos más arriba, se trata de un abordaje en conjunto, entre el profesional Reumatólogo y la derivación temprana del médico Dermatólogo.
Simultáneamente, es necesario mantener un peso saludable ya que ejerce menos presión sobre las articulaciones disminuyendo el dolor; es importante realizar actividad física con regularidad, como nadar, caminar, practicar yoga o andar en bicicleta. Por supuesto no fumar y limitar el consumo de alcohol.
Para finalizar la Dra. Conti, resalta y pone énfasis en la importancia de acudir a la consulta médica. Para prevenir y realizar todos los chequeos necesarios.
Temas
Alentamos su participación a través de los comentarios en nuestro blog. De todos modos, no podemos brindar una opinión médica de un caso en particular, sin una consulta personal con un profesional que analice al paciente. Si usted tiene preguntas relacionadas con síntomas específicos, le recomendamos solicitar un turno con un especialista.




















Dejá tu comentario