Diabetes tipo 1: ¿cuál es el target glicémico óptimo? ∗
Simposio | Dr. Carmine Fanelli, Universidad de Perugia, Italia
Desarrollo de la exposición
Primero: mostrar la evidencia científica que avala un target glicémico que prevenga las complicaciones de la diabetes tipo 1.
Segundo: factores que requieren ajustes del target glicémico.
Tercero: acercamiento al target glicémico óptimo.
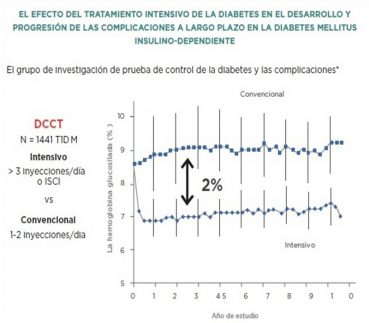
El primer estudio que mostró evidencia que con un control óptimo de la diabetes se podrían prevenir las complicaciones fue el DCCT.
Se estudiaron 1441 pacientes con diabetes tipo 1, por 6.5 años, en dos grupos, uno con terapia convencional. Con 1 a 2 inyecciones de insulina por día (media de HBA!c 9.1%), y otro con terapia intensificada. Con 3 o más inyecciones de insulina por día o utilización de infusor continuo de insulina (media de HBA1c 7.2%).
Este estudio mostró, en los pacientes con terapia intensificada, una reducción de la microangiopatía, la retinopatía, neuropatía y microalbuminuria, pero con un aumento en 3 veces de episodios de hipoglicemia, comparada con terapia convencional.
La disminución del riesgo relativo de retinopatía, micro y macroalbuminuria y neuropatía.
Aumento de más de 3 veces de hipoglicemias incluyendo coma y convulsiones. También se evidenció aumento de peso, con una media de 4.6 kg.
Al finalizar el DCCT, se continuó con un estudio de seguimiento observacional, el EDIC, que mostró estabilización de los valores de HBA1c en ambos grupos con una media de 8%. D11.
El EDIC de 1994 a 2011 muestra que se mantiene la reducción de microalbuminuria, macroalbuminuria, neuropatía y retinopatía.
El control intensificado de la diabetes 1 reduce la retinopatía RR 0.27. Nefropatía RR0.56 y Neuropatía RR 0.35 la hipoglicemia severa aumenta a RR 1.5.

Fuente: The New England – Journal of medicine – 1993
Entonces la pregunta sería: ¿qué valores de glicemias son necesarios para reducir las complicaciones y reducir al mínimo el riesgo de hipoglicemia?
American Diabetes Association Standards of Medical Care in Diabetes 2015, recomienda:
- HBA1c <7
- Glicemia capilar/plasmática preprandial 80 a 130 mg/dl
- Glicemia capilar/plasmática postprandial<180
- Pero se debe ser flexible según cada individuo
Los niveles de glicemias deben ser individualizados basados en:
– historia de hipoglicemias severas;
– hipoglicemia no reconocida;
– condiciones de comorbilidades (declinación de función renal);
– enfermedad cardiovascular conocida o complicaciones microvasculares;
avanzadas
– desórdenes alimentarios;
– corta expectativa de vida;
– consideraciones individuales de cada paciente.
En estos casos se puede considerar tratamiento no intensificado con valores de HBA1c <8%
Glicemias capilares/plasmática preprandiales 120 a 150mg/dl.
Glicemias capilares/plasmática postprandiales 150 a 200mg/dl.
Diabetes Care january 2015 vol 38.
Los antecedentes más relevantes en este aspecto son las hipoglicemias severas e hipoglicemias no reconocidas.
Consecuencias de hipoglicemias en diabetes tipo 1
Es la complicación más frecuente del tratamiento intensificado:
– reduce la calidad de vida;
– produce temor a la terapia hipoglucémica;
– produce mayor mortalidad;
– produce mayor gasto en diabetes;
– produce impacto negativo en el trabajo, vida social, conducción, práctica de deportes, actividades de ocio, sueño.
Una alteración importante es la hipoglicemia no reconocida. La hipoglicemia no reconocida es la imposibilidad de percepción de los síntomas de alarma de hipoglicemia a las concentraciones de fisiológicas de glucosa.
Por lo que el individuo no corrige o demora la corrección de la hipoglicemia, por lo que ésta es más severa.
Los pacientes con esta alteración tienen seis veces más hipoglicemias severas.
Prevalencia de hipoglicemia no reconocida.
La incidencia en Diabéticos tipo 1 es del 36%.
Es mayor en ancianos, en pacientes con mayor duración de diabetes y cuando se ha sufrido hipoglicemias severas en los años previos.
Las hipoglucemias están asociadas a la alteración en la contrarregulación de glucosa e hipoglicemia no reconocida y a la falla del sistema autónomico, cuyos factores prediscponentes son: hipoglicemia severa, Hba1 baja, sueño y ejercicio.

Enfoque para restaurar el reconocimiento de la hipoglicemia en pacientes con HAAF:
– monitoreo;
– educación al paciente;
– intervención dietética;
– consejos para el ejercicio;
– ajuste de medicación.
Si comparamos insulina NPH con análogos, glargina y detemir, éstos son más fisiológicos y producen menos hipoglicemias nocturnas, ya que la insulina NPH hace un pico inicial.
Fuente: ADA Standard of Medical Care in Diabetes 2015
Los nuevos análogos: degludec, pegylated lyspro y glargina 300, presentan menor incidencia de hipoglicemias nocturnas.
Estudios muestran que la calidad de vida es afectada por las complicaciones y no por el tratamiento intensificado para mejorar el control glucémico.
Conclusión
¿Cuál es el target glicérico optimo?
– HBA1c < 7% para la mayoría de los pacientes.
– En presencia de condiciones particulares HBA1c <8%:
- Pacientes con tendencia a hipoglicemias.
- Pacientes con comorbilidades.
– La selección del target glicémico debe ser individualizado
para cada paciente para evitar hipoglicemias severas y prevenir
la hipoglicemia no reconocida.
– Nuevas insulinas y tecnologías mejoran la eficacia y seguridad
del control glucémico y la calidad de vida de las personas
con diabetes.
– Educación por el diabetólogo y los miembros del equipo
de diabetes y especialistas seleccionados.
– Educación del paciente para el automonitoreo, reemplazo
de insulina a dosis fisilógica, con MDI o terapia con bomba
y evitar/corregir las hipoglicemias
– La interacción continua entre el paciente y el equipo de
diabetología es la llave requerida para alcanzar los objetivos
a largo plazo, para prevenir las complicaciones y mantener
una buena calidad de vida.
∗ Fuente: Revista Diabetes Review – Nº 8, noviembre 2015.
Temas
Alentamos su participación a través de los comentarios en nuestro blog. De todos modos, no podemos brindar una opinión médica de un caso en particular, sin una consulta personal con un profesional que analice al paciente. Si usted tiene preguntas relacionadas con síntomas específicos, le recomendamos solicitar un turno con un especialista.























Dejá tu comentario